Демографическая ситуация в г. Красноярске несколько отличается от общероссийской тенденции, так на 1 января 2013 г. количество населения старше 60 лет составляло 151769 человек (что составляет 15,6 % всего населения города), и находится в тренде крупных мегаполисов («городов-миллиоников»), где преобладает в силу миграционных, экономических и интеграционных процессов более молодое трудоспособное население – это подтверждается тем, что средний возраст жителей города составляет 37,1 года. При этом отмечается, что ожидаемая продолжительность жизни в г. Красноярске составляет 67,4 года (2013 г.) (у мужчин – 61,4 года, а женщин – 73,2 года), что несколько ниже, чем по Российской Федерации – 70,3 года (64,3 и 76,1 года соответственно), т.е. показатель по г. Красноярску в среднем меньше на 3 года общероссийского, что связано с целым рядом географических, социальных, экологических и других факторов [1].
Отмечается, что среди лиц старческого возраста отмечается выраженная межполовая диспропорция, так мужчины в этой возрастной группе составляют лишь 19,79 % от всех мужчин старших возрастных групп (9 749 человек), в то время как удельный вес женщин составляет 27,54 % (29 104 человека) – межполовое соотношение в этой подгруппе составляет 1:2,96. В пожилом возрасте это соотношение иное – 1:1,83 (39931 и 72885 человек соответственно), что соответствует тенденции преобладания женщин в старших возрастных группах, которая нарастает с возрастом. Можно сказать с определенной долей уверенности, что в г. Красноярске, как и в Российской Федерации (РФ) у артериальной гипертонии (АГ) в старческом возрасте «женское лицо», что необходимо учитывать при работе с пациентами данной возрастной группы.
Отсутствие финансирование привело к тому, что Федеральная целевая программа «Старшее поколение», Приказ Минздрава России № 297 от 28.07.99 г. «О совершенствовании организации медицинской помощи гражданам пожилого и старческого возраста в Российской Федерации» не были выполнены, отраслевая научно-исследовательская программа «Медицинский мониторинг и реабилитация лиц пожилого возраста» (1999 – 2001 гг.) прекратила своё существование, не достигнув поставленных задач. В Государственной научно-технической программы «Национальные приоритеты в медицине и здравоохранении», в перечне перечисленных в ней направлений отсутствует раздел, о решении медицинских проблем старших возрастных групп. Нерешенными остаются важные проблемы организации геронтологической службы: отсутствует приказ о создании системы гериатрической помощи Министерства здравоохранения РФ; не введены внештатные должности главного геронтолога-гериатра Минздрава РФ и Министерства здравоохранения Красноярского края; в номенклатуре учреждений системы Минздрава РФ не прописаны положения об организации лечебно-профилактических учреждений гериатрического профиля [1, 3, 4].
В Красноярском крае правительством края была принята долгосрочная целевая программа «Старшее поколение» на 2011 – 2013 годы (постановление Правительства Красноярского края № 559-п от 16.11.2010), однако объем выделяемых средств на нее составил за 3 года лишь 365 246,2 тыс. рублей, при этом мероприятия данной программы рассчитаны в большинстве своем на инвалидов и ветеранов Великой Отечественной войны, их вдов и лиц, приравненных к данной категории граждан (при этом только в Красноярске, как было указано выше, проживает свыше 150 тысяч лиц, которые подпадают под действие этой программы).
На сегодняшний день в РФ отсутствует выстроенная система гериатрической помощи лицам пожилого и старческого возраста, которая должна нести в себе правопреемственность федеральных структур, регионов РФ, органов муниципального и местного самоуправления, государственных и негосударственных организаций, решающих вопросы правового обеспечения, планирования, финансирования, координации и контроля медико-социальной помощи пожилым. В настоящее время идет поиск и создание такой универсальной модели по оказанию таких видов помощи пациентам пожилого и старческого возраста. Одной из причин сдерживания формирования такой модели является недостаточное знание объема и потребности в медицинской помощи пациентам, а также ограниченные возможности для их удовлетворения из-за проблемы ограниченности финансовых ресурсов [6, 7].
Кроме этого, за рамками создаваемых моделей остались медико-социологические методы изучения состояния здоровья и организации медико-социальной помощи лицам старших возрастных групп, медико-демографические и социально-гигиенические проблемы остаются недостаточно изученными [1, 2, 3, 4, 8].
«Концепция демографической политики в Российской Федерации на период до 2025 г.», утвержденная указом Президента № 1351 от 13.10.2007 г. предполагает увеличение продолжительности жизни к 2015 г. до 70 лет, к 2025 г. – до 75 лет [7].
Как было отмечено в принятом приказе Минздрава России № 297 от 28.07.99 г. «О совершенствовании организации медицинской помощи гражданам пожилого и старческого возраста в Российской Федерации» в рамках реализации медицинской помощи старших возрастных групп было предложено «создание целостной системы гериатрической службы: региональных гериатрических центров, больниц, госпиталей для ветеранов войн, отделение медико-социальной помощи пожилым в амбулаторно-поликлинических учреждениях, для лечебно- реабилитационных мероприятий, как в самих медицинских организациях, так и на дому, подготовка медицинских кадров». Однако, как было сказано выше, из-за дефицита финансирования, данный приказ реализован не был, перепрофилирования медицинских учреждений, значительного увеличения числа гериатрических коек и специалистов, имеющих подготовку по гериатрии не произошло [1, 3].
Цель исследования: Создание модели оказания медико-социальной помощи пациентам старших возрастных групп с АГ в г. Красноярске.
Амбулаторный этап оказания помощи пациентам старших возрастных групп с АГ
Результаты исследования и их обсуждение
Основу предлагаемой нами модели составляют структуры, имеющиеся в настоящее время в здравоохранении г. Красноярска. Пациент пожилого и старческого возраста, находится внутри системы, состоящей из трех звеньев: амбулаторно-поликлинического, стационарного и скорой помощи. Каждое звено имеет свои задачи и возможности.
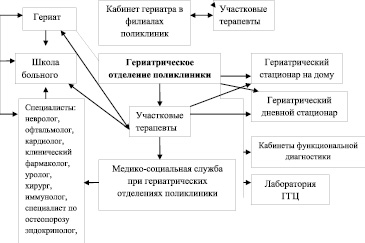
В основе оказания амбулаторно-поликлинической помощи, на наш взгляд, должно лежать разделение потоков пациентов трудоспособного и нетрудоспособного возраста (старших возрастных групп). Необходимо создать на базе поликлиник гериатрическое отделение, которое включает в себя: 1) медико-социальное отделение, 2) дневной стационар и 3) отделение (кабинет) реабилитации (рисунок).
В частности, это связано с такой проблемой, как время ожидания после записи на прием к врачу – в среднем она составляет от 2 до 7 дней, но до 8 % пациентов старших возрастных групп с АГ вообще не могут записаться на прием к специалисту и соответственно получить адекватную медицинскую помощь по заболеванию. Кроме этого, как было указано в главе 8.2, при оценке знаний врачей об основных диагностических критериях АГ у пожилых больных – 47,4 % не знают о естественной возрастной динамике САД, 45,8 % врачей не знают о равноценности САД и ДАД для диагностики АГ. Неправильные представления о диагностических критериях АГ имеют 42,1 % врачей, о диагностических критериях ИСАГ – 65,8 % респондентов.
Гериатрическое отделение может быть организовано как на базе медицинского учреждения, так и при районном учреждении социальной защиты населения. Целесообразно создание на базе филиалов амбулаторных медицинских организаций кабинетов врача-гериатра, чтобы максимально приблизить медицинскую помощь к пациентам (из расчета 1 ставка врача-гериатра на 10 000 лиц старше 60 лет), т.е. исходя из количества населения в городе старше 60 лет (151 769), количество ставок гериатров должно быть не менее 15, а учитывая прогнозируемый прирост данной группы населения, то в планах до 2015 г. довести количество специалистов гериатров до 20. К тому же часть этих специалистов может оказывать помощь и больным, проживающим на территории Красноярского края и направляемых специалистами для консультативного приема. Данным специалистом, согласно, нормативных документов, может быть врач, который имеет подготовку по специальности «Лечебное дело» с присвоением квалификации по «Терапии», стажем работы в практическом здравоохранении не менее 5 лет, с последующим получением сертификата по специальности «Геронтология и гериатрия» (рисунок).
При создании гериатрических отделений поликлиник, в их штат зачисляются участковые терапевты, с укрупнением их участков обслуживания. Поэтому целесообразно провести нормирование штатного расписания при работе с геронтами не из расчета приказа Минздрава СССР от 11.10.1982 № 999 «О штатных нормативах медицинского и педагогического персонала городских поликлиник, расположенных в городах с населением свыше 25 тысяч человек», где рекомендательно установлена обеспеченность взрослого населения врачебными должностями – 5,9 ставки на 10 тысяч населения, а из количества фактических посещений пациентов (рисунок).
На наш взгляд необходимо дифференцировать время приема пациентов, в зависимости от возраста и кратности обращения (первичный, повторный). Время, необходимое на консультацию первичного пациента пожилого возраста с АГ в условиях амбулаторного приема должно составлять 30 мин., повторная консультация врача-гериатра – 20 мин., в старческом возрасте целесообразно увеличение времени приема до 40 и 30 минут соответственно.
На амбулаторный прием к врачу-гериатру пациенты могут записываться лично в регистратуре, а также по телефону, или через Интернет и по электронной почте (система «электронной регистратуры», терминалы «Платежка» и т.д.), однако большинство пациентов старших возрастных групп с АГ не владеют навыками работы на персональном компьютере и не обращаются за помощью для работы на нем к родственникам и друзьям. Учитывая загруженность регистратуры при телефонной записи, целесообразно создание единого городского гериатрического call-центра, с единым бесплатным городским либо федеральным многоканальным телефонным номером (например, на базе городского геронтологического центра). Откуда информация сразу после записи в режиме «on-line» будет передаваться по защищенному каналу webnet (для защиты персональных данных) в гериатрические отделения созданные на базе поликлиник, обслуживающих данную территорию (район) или в медико-социальные отделения, находящиеся при структурах органов социальной защиты населения. Из-за возрастного снижения памяти и когнитивных расстройств необходимо, чтобы пациент оставлял свои контактные данные, и накануне или в день посещения регистратор совершал звонок-напоминание о визите. Учитывая, что большинство пациентов геронтов умеют пользоваться мобильным телефоном, поэтому контроль за посещением пациентами может приближаться к 100 %.
В состав медико-социальных отделений наряду с участковыми терапевтами целесообразно включение таких специалистов, к которым наиболее часто обращаются пациенты старших возрастных групп – кардиолог, невропатолог, окулист, ЛОР, психиатр (психотерапевт), уролог, хирург, травматолог-ортопед (специалист по проблеме остеопороза), эндокринолог, дерматолог, иммунолог, клинический фармаколог, нефролог, гастроэнтеролог, пульмонолог – функцию врачебной должности и штатное расписание для этих специалистов также необходимо составлять с учетом фактических посещений больных.
При этом работа данных специалистов возможна также, как и у участковых терапевтов – разделение потоков с учетом возраста пациентов, либо при отсутствии специалистов – по смешанному приему пациентов.
Работа дневного стационара гериатрического отделения строится на основании приказа Минздрава РФ № 438 от 09.12.1999 г. «Об организации деятельности дневных стационаров в лечебно-профилактических учреждениях», где исходя из нормативных показателей на 1 врача приходится от 12 до 14 пациентов. Возможно создание дневных стационаров на 30 коек на базе амбулаторно-поликлинических медицинских организаций, согласно методических рекомендаций МЗ РФ № 2000/166 от 17.11.2000 по организации дневных стационаров, где до 50 % будет отдано под гериатрические койки. Согласно приказа управления здравоохранения администрации Красноярского края от 23.11.1999 N 257-орг «О внедрении в медицинские учреждения Красноярского края стационарозамещающих технологий оказания медицинской помощи», предлагаются штатные нормативы от 25 до 30 больных на 1,0 ставку врача, что представляется при работе с пожилыми пациентами завышенными. Основной целью работы данного подразделения – является оказание медицинской помощи пациентам пожилого и старческого возраста с АГ при отсутствии показаний для госпитализации в круглосуточный стационар (рисунок).
Целесообразно предусмотреть размещение дневного стационара рядом с отделениями физиотерапии и реабилитации, функциональной диагностики, параклиническим отделением (лаборатория, эндоскопический и рентгенологический кабинеты и т.д.).
Весьма перспективным является в лечении пациентов старших возрастных групп организация дневных стационаров на дому, так как не все пациенты готовы в силу функционального состояния здоровья ежедневно посещать дневной стационар, это подтверждается тем, что по самооценке своего здоровья более половины пациентов старческого возраста считают его плохим (55,6 % мужчин и 61,3 % женщин), у пожилых пациентов такую самооценку дали 51,9 % мужчин и 59,7 % женщин. В основе работы дневного стационара на дому лежит оказание медицинской помощи пациентам пожилого и старческого возраста с АГ при невозможности, либо нежелании, прохождения лечения в гериатрическом дневном или круглосуточном стационаре (рисунок).
Проведение стационара на дому у пациентов старших возрастных групп может проводиться как по централизованному типу – когда помощь оказывается специально закрепленными для этого врачом и медсестрой (от 10 до 12 человек на 1 штатную единицу), либо по децентрализованному – когда участковый терапевт курирует 2-3 пациентов со своего участка.
Врачи ежедневно, в плановом порядке, посещают пациентов отделения на дому, проводят контроль состояния, и при необходимости корректируют лечение, медицинские сестры также регулярно посещают больных, они контролируют выполнение геронтами назначений врачей, обучают больных приёмам самообслуживания или родственников – уходу за больными.
Также важным моментом в работе стационара на дому является взаимодействие медицинских и социальных служб (на сегодняшний день подобное взаимодействие отсутствует, отсутствуют какие либо соглашения о сотрудничестве между структурами здравоохранения и социальной защиты в г. Красноярске). В штат гериатрических медико-социальных отделений должны быть зачислены социальные работники (как младший персонал) и специалисты по социальной работе с высшим образованием. Специалисты по социальной работе проводят консультирование геронтов по правовым вопросам и вопросам социального обеспечения, вопросам по комплексному обслуживанию пенсионеров и инвалидов, проблемам оформления в дома-интернаты.. Санитарно-гигиенический уход и помощь в быту оказывается социальными работниками, одиноким лицам пожилого и старческого возраста, помощь оказывается внутриквартирно. Социальными работниками проводится оформление направлений для приобретения вспомогательных средств по индивидуальной программе реабилитации (ИПР).
На больного, поступающего на лечение в стационар на дому, заводится форма (ф.) № 003/у «Медицинская карта стационарного больного» с маркировкой стационар на дому, записи в которой проводятся при ежедневном посещении пациента врачом. В выходные и праздничные дни оказание медицинской помощи проводится дежурной сменой.
Учитывая, что гериатрические отделения создаются по территориальному принципу – одно отделение на один район города (в Советском районе г. Красноярска, в связи с его большой территорией, целесообразно создание двух отделений), то стационар на дому обеспечивается автотранспортом для осмотра больного врачом, выполнения лечебно-диагностических процедур на дому, при необходимости транспортировки больного для диагностических процедур в амбулаторно-поликлиническое учреждение (рисунок).
Выводы
Необходимо дифференцированно подходить к отбору пациентов старших возрастных групп с АГ для направления в дневной стационар и организации стационара на дому, а также наблюдения в гериатрических медико-социальных отделениях поликлиник и кабинетах гериатров по месту жительства.
Для этого целесообразно использовать нашу авторскую методику комплексной оценки приверженности к лечению в прогнозировании эффективности терапии артериальной гипертонии у больных пожилого возраста (патент № 2446736, от 10.04.2012 г.) [5, 9, 10], позволяющую разделить пациентов в зависимости от степени приверженности и проводить с ними лечебно-диагностические мероприятия как в амбулаторных условиях, так и в стационаре на дому и в дневном стационаре.

